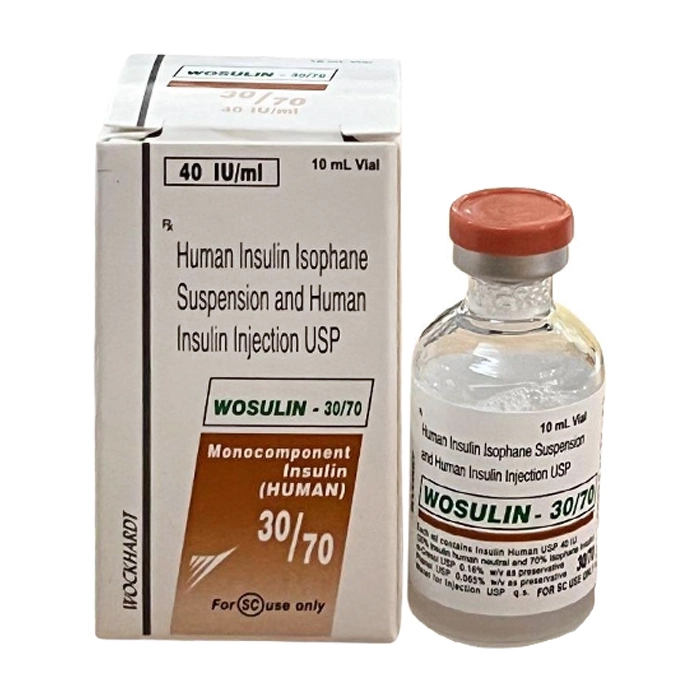
Wosulin - 30/70 Wockhardt lọ 10ml (Insulin human)
* Hình sản phẩm có thể thay đổi theo thời gian
** Giá sản phẩm có thể thay đổi tuỳ thời điểm
30 ngày trả hàng Xem thêm

Số đăng ký: VN-13912-11
Cách tra cứu số đăng ký thuốc được cấp phépTìm thuốc Insulin human khác
Tìm thuốc cùng thương hiệu Wockhardt khác
Thuốc này được bán theo đơn của bác sĩ
Gửi đơn thuốc.svg)
Bạn muốn nhận hàng trước 4h hôm nay. Đặt hàng trong 55p tới và chọn giao hàng 2H ở bước thanh toán. Xem chi tiết
Thông tin sản phẩm
| Số đăng ký: | VN-13912-11 |
| Hoạt chất: | |
| Quy cách đóng gói: | |
| Thương hiệu: | |
| Xuất xứ: | |
| Thuốc cần kê toa: | |
| Dạng bào chế: | |
| Hàm Lượng: | |
| Nhà sản xuất: | |
| Tiêu chuẩn: |
Nội dung sản phẩm
Thành phần
- Insulin human: 40IU
Công dụng (Chỉ định)
- Tất cả các đái tháo đường typ 1, nhiễm toan ceton do đái tháo đường, tình trạng tăng glucose huyết tăng áp lực thấm thấu.
- Đái tháo đường typ 2 khi giảm cân, điều chỉnh chế độ ăn, và/hoặc uống thuốc chống đái tháo đường không duy trì được nồng độ glucose thỏa đáng trong máu lúc đói cũng như lúc no.
- Đái tháo đường typ 2 ổn định nhưng phải đại phẫu, sốt, chấn thương nặng, nhiễm khuấn, loạn chức năng thận hoặc gan, cường giáp, hoặc các rối loạn nội tiết khác, hoại thư, bệnh Raynaud và mang thai.
- Phụ nữ đái tháo đường mang thai hoặc phụ nữ mang thai mới phát hiện đái tháo đường (gestational diabetes).
- Đái tháo đường ở lần điều trị khởi đầu nếu mức HbA1C > 9,0% và glucose máu lúc đói > 15,0 mmol/lít.
Liều dùng
Mục tiêu chung của liệu pháp insulin thay thế là cung cấp insulin gần giống như cơ thể tiết insulin nội sinh. Điều này đòi hỏi một nồng độ cơ bản insulin suốt ngày, được bổ sung thêm insulin vào bữa ăn. Vì các phối hợp thường dùng chứa nhiều loại insulin khác nhau nên khi điều chỉnh liều phải quan tâm vào thành phần của từng insulin có tác động trực tiếp nhất đến nồng độ glucose huyết đang quan tâm, dựa trên thời gian bắt đầu tác dụng và kéo dài của thành phần insulin đó.
- Đái tháo đường typ 1: Người lớn và trẻ em: Liều hàng ngày dựa vào giám sát nồng độ glucose huyết (1 – 4 lần hàng ngày). Liều dưới đây là tổng liều đv/kg/ngày của tất cả các chế phấm insulin được dùng.
- Liều ban đầu: Tiêm dưới da 0,2 – 0,6 đv/kg. Liều thận trọng ban đầu 0,2 – 0,4 đv/kg/ngày thường được khuyến cáo để tránh khả năng bị hạ glucose huyết. Insulin thường (regular insulin) có thể là chế phấm insulin duy nhất được dùng ban đầu.
- Phân chia nhu cầu insulin hàng ngày (liệu pháp thông thường): Thường 50% cho tới 75% (hoặc 40 – 60%) tổng liều insulin hàng ngày được cho dưới dạng insulin tác dụng trung gian hoặc kéo dài (tiêm 1 hoặc 2 mũi mỗi ngày), phần còn lại cho tiêm trước bữa ăn dưới dạng insulin tác dụng nhanh hay ngắn (cùng thời gian trước điểm tâm và bữa chiều).
- Trẻ em mới được chấn đoán đái tháo đường typ 1 thường cần một tổng liều hàng ngày ban đầu khoảng 0,5 – 1 đv/kg; liều thấp hơn nhiều khi bệnh đỡ.
- Hầu như tất cả các người bệnh đái tháo đường typ 1 và nhiều người bệnh typ 2 cần tiêm hàng ngày 2 mũi insulin hoặc hơn dưới dạng insulin tác dụng trung gian và/hoặc tác dụng nhanh hoặc ngắn đế duy trì kiếm soát glucose huyết suốt đêm trong khi tránh được hạ glucose huyết ban ngày. Có thế dùng các phối hợp insulin sẵn có trên thị trường nếu tỷ lệ insulin thích hợp với nhu cầu insulin của người bệnh. Các chế phấm này đặc biệt hữu ích cho người đái tháo đường typ 2 buổi trưa ăn ít, người cao tuổi không có khả năng dùng các phác đồ phức tạp hơn hoặc mắt kém. Insulin phối hợp sẵn ít có khả năng ứng phó với bữa ăn ít hay nhiều, sớm hay muộn, đặc biệt đối với người thiếu insulin nặng (như đa số người bị đái tháo đường typ 1) vì hỗn hợp insulin này không cung cấp đủ insulin cho nhu cầu thời gian bữa trưa.
- Đái tháo đường typ 1 không ổn định, có triệu chứng nặng, rối loạn chuyến hóa, hoặc có biến chứng: Phải nhập viện và dùng insulin thường. Người bệnh đái tháo đường typ 1 đa ceton hoặc thiếu niên đang tuổi lớn cần liều insulin ban đầu là 1 – 1,5 đv/kg/ngày. Nếu có kháng insulin, đặc biệt ở người béo, có thế cần liều hàng ngày ban đầu là 0,7 – 2,5 đv/kg. Trái lại, người có thế lực tốt có thế cần insulin ít hơn (0,5 đv/kg/ngày) vì tăng nhạy cảm với insulin hoặc còn khả năng sản xuất một ít insulin nội sinh. Thông thường ở người lớn có cân nặng trung bình có thế bắt đầu bằng 15 – 20 đv hàng ngày một insulin tác dụng trung gian (như insulin người isophan [NPH]) hoặc tác dụng kéo dài (như insulin glargin, insulin detemir) tiêm dưới da trước bữa ăn sáng, bữa chiều hoặc lúc đi ngủ. Người béo, có thế bắt đầu cho 25 – 30 đv hàng ngày, vì có thế có kháng insulin. Đái tháo đường typ 2 thất bại khi dùng thuốc uống chống đái tháo đường: Có thế thêm một insulin tác dụng trung gian hoặc kéo dài vào phác đồ uống hiện có. Các phối hợp insulin chứa sẵn trước insulin người isophan (NPH) có thế cho ngày 1 lần vào bữa chiều. Liều ban đầu của insulin cơ bản (như insulin tác dụng trung gian cho vào lúc đi ngủ, insulin tác dụng dài cho vào lúc đi ngủ hoặc sáng) dùng cho người đái tháo đường typ 2 không kiếm soát tốt bằng thuốc uống chống đái tháo đường thường là 0,1 – 0,2 đv/kg/ngày hoặc 10 đv/ngày. Liều phải điều chỉnh trong vài tuần sau. Liều insulin cơ bản có thế tăng 2 đv cách nhau 3 ngày nếu cần cho tới khi nồng độ glucose huyết lúc đói nằm trong phạm vi 70 – 130 mg/dl (3,9 – 7,2 mmol/lít). Ớ người bệnh có glucose huyết tăng cao lúc đói (trên 180 mg/dl) (10 mmol/lít), liều insulin cơ bản có thế tăng mỗi lần 4 đv cách nhau 3 ngày cho tới khi glucose huyết trở về nồng độ đích. Nếu xảy ra hạ glucose huyết, (như nồng độ glucose huyết lúc đói dưới 70 mg/dl [3,9 mmol/lít]), liều insulin cơ bản lúc đi ngủ có thế giảm 4 đv hoặc 10% bất luận liều thế nào.
- Nếu đái tháo đường typ 2 không kiếm soát tốt glucose huyết (khi nồng độ HbA1C 7% hoặc lớn hơn) sau 2 – 3 tháng điều trị bằng một mũi tiêm duy nhất insulin cơ bản và thuốc uống chống đái tháo đường nhưng nồng độ glucose huyết lúc đói vẫn nằm trong phạm vi đích, lúc đó nên kiếm tra glucose huyết trước bữa trưa, bữa chiều và lúc đi ngủ đế xác định xem có cần tiêm 1 mũi thứ hai insulin tác dụng trung gian hay tác dụng nhanh không. Nếu glucose huyết trước bữa trưa nằm ngoài phạm vi đích, hàng ngày tiêm thêm một mũi insulin tác dụng nhanh vào bữa sáng. Nếu glucose huyết trước bữa chiều nằm ngoài phạm vi đích ở người ban đầu tiêm một insulin tác dụng trung gian lúc đi ngủ, có thế hàng ngày tiêm thêm một mũi insulin người isophan (NPH) vào bữa sáng, hoặc một insulin tác dụng nhanh vào bữa trưa. Nếu glucose huyết trước khi đi ngủ nằm ngoài phạm vi đích, có thế hàng ngày cho thêm một mũi insulin tác dụng nhanh vào bữa chiều. Liều ban đầu của mũi tiêm thứ hai khoảng 4 đv, có thế tăng thêm 2 đv cách nhau 3 ngày cho tới khi glucose huyết trước bữa ăn nằm trong phạm vi đích. Liệu pháp insulin tăng cường thường quy cho các phác đồ insulin bao gồm từ 3 mũi tiêm insulin trở lên mỗi ngày tiêm dưới da hoặc truyền dưới da liên tục thông qua một bơm với liều điều chỉnh tùy theo kết quả xét nghiệm máu tự làm (ít nhất 3 – 4 lần/ngày)
- Đái tháo đường typ 2 có glucose huyết không kiếm soát tốt mặc dù đã tiêm 2 mũi insulin cơ bản hoặc insulin cơ bản phối hợp với một insulin tác dụng nhanh, có thế tăng cường thêm một mũi thứ 3 insulin tác dụng nhanh hay ngắn vào trước bữa ăn. Nếu nồng độ HbA1C vẫn tiếp tục ở trên đích, phải kiếm tra glucose huyết 2 giờ sau bữa ăn, và phải điều chỉnh liều insulin tác dụng nhanh trước bữa ăn. Đái tháo đường typ 1 đang điều trị theo phác đồ thông thường, có thế bắt đầu điều trị tăng cường bằng cách tăng dần số lần tiêm mỗi ngày cho tới khi kiếm soát được glucose huyết cơ bản và sau bữa ăn gần bình thường. Có thế dùng một phác đồ mềm dẻo hơn bao gồm một liều hoặc hơn insulin tác dụng trung gian (insulin người isophan [NPH] trước bữa sáng và/hoặc trước bữa chiều phối hợp với liều insulin tác dụng nhanh (như insulin lispro, insulin aspart, insulin glulisin) hoặc tác dụng ngắn (như insulin thường) trước mỗi bữa ăn. Người bệnh hạ glucose huyết ban đêm và tăng glucose huyết lúc đói trong phác đồ này có lợi vì 2/3 tổng liều hàng ngày insulin được cho trước bữa ăn sáng dưới dạng insulin tác dụng nhanh hoặc ngắn cộng thêm insulin tác dụng trung gian; 1/6 tổng liều hàng ngày insulin sau đó được cho thêm vào bữa chiều dưới dạng insulin tác dụng nhanh hoặc ngắn; 1/6 tổng liều hàng ngày còn lại cho vào lúc đi ngủ dưới dạng insulin tác dụng trung gian nên tác dụng hạ glucose huyết tối đa xảy ra vào sáng hôm sau khi bắt đầu ăn.
- Truyền tĩnh mạch insulin thường (regular insulin) cho người bệnh nằm bệnh viện vì nhiễm toan ceton do đái tháo đường, trạng thái tăng áp lực thấm thấu không có ceton, sốc tim, tăng glucose huyết quá mức trong liệu pháp liều cao corticosteroid, đái tháo đường kiếm soát kém, glucose huyết dao động mạnh, kháng insulin mạnh hoặc kế hoạch tìm liều trước khi bắt đầu hoặc bắt đầu lại liệu pháp tiêm insulin dưới da. Truyền tĩnh mạch insulin thường cũng được khuyến cáo dùng trong thời gian trước, trong và sau phẫu thuật như thời gian sau phẫu thuật tim hoặc ghép cơ quan. Tốc độ truyền ban đầu duy trì insulin ở người đang đại phẫu là 0,2 đv/kg/giờ. Khi insulin thường truyền tĩnh mạch liên tục, phải làm xét nghiệm glucose tại giường cách 1 giờ 1 lần cho tới khi glucose huyết ổn định trong 6 – 8 giờ; sau đó có thế giảm làm xét nghiệm cách 2 – 3 giờ 1 lần.
- Khi glucose huyết bình thường sau truyền insulin tĩnh mạch ở người bệnh nằm viện, một số bệnh nhân cần phải duy trì tiêm dưới da insulin, một số khác đái tháo đường typ 2 cần chuyến sang uống thuốc uống chống đái tháo đường. Đối với người cần tiêm insulin dưới da, phải cho một liều insulin tác dụng ngắn hoặc nhanh 1 – 2 giờ trước khi ngừng truyền và phải tiêm một insulin tác dụng trung gian hoặc kéo dài 2 – 3 giờ trước khi ngừng insulin tĩnh mạch. Có thế bắt đầu liệu pháp insulin trước bữa ăn, có thế dùng một liều hay nhiều liều lặp lại insulin cơ bản đế tạo thuận lợi chuyến sang phác đồ thông thường trước khi vào viện.
Cách dùng
- Insulin thường tiêm dưới da.
Quá liều
- Hậu quả chính của quá liều là hạ glucose huyết với các triệu chứng nhược cơ, cảm giác đói, vã mồ hôi toàn thân, nhức đầu, run, rối loạn thị giác, dễ bị kích thích, lú lẫn và rồi hôn mê do hạ đường huyết. Các yếu tố thuận lợi làm xuất hiện hạ đường huyết là rượu, đói, hoạt động thể lực quá mức so với thường ngày, nhầm liều, do tiêm bắp, đổi dùng từ dạng insulin hòa tan thông thường sang loại insulin đơn loại tinh khiết cao hay do tương tác thuốc.
- Xử trí: Hạ glucose huyết nhẹ (vã mồ hôi, nhợt nhạt, đánh trống ngực, run, nhức đầu, thay đổi hành vi) có thể cho ăn thức ăn chứa carbohydrat (bánh ngọt, viên đường, kẹo) hoặc uống (nước ép quả, cam). Hạ glucose huyết nặng (hôn mê, co giật) đòi hỏi phải điều trị bằng glucagon hoặc dung dịch glucose tĩnh mạch. Hạ glucose huyết nặng do insulin ít xảy ra nhưng là một cấp cứu nội khoa đòi hỏi phải điều trị ngay. Người lớn hạ glucose huyết nặng (như li bì, đau đầu, lú lẫn, vã mồ hôi, vật vã, co giật) hoặc hôn mê do quá liều insulin và có đủ dự trữ glycogen ở gan, phải cho tiêm dưới da, tiêm bắp hoặc tiêm tĩnh mạch 1 đv (1 mg) glucagon; người bệnh phải có sẵn một lọ glucagon trong gia đình để tiêm trong trường hợp cấp cứu. Nếu người bệnh không đáp ứng hoặc không có glucagon, phải cho khoảng 10 – 25 g glucose dưới dạng dung dịch glucose tiêm tĩnh mạch 50%, 20 – 50 ml. Trong trường hợp nặng (cố ý quá liều), có thể cần glucose tĩnh mạch liều cao hơn hoặc lặp lại nhiều lần. Tiếp tục truyền glucose tĩnh mạch liên tục 5 – 10 g/giờ để duy trì nồng độ glucose huyết thỏa đáng cho tới khi người bệnh tỉnh và ăn được. Phải giám sát chặt người bệnh vì hạ glucose huyết có thể trở lại. Để phòng phản ứng hạ glucose huyết, phải cho ăn ngay carbohydrat khi người bệnh tỉnh.
- Ở trẻ em và thiếu niên bị hạ glucose huyết nặng, glucagon với liều 30 microgam/kg tiêm dưới da, tối đa 1 mg (1 đơn vị) làm tăng nồng độ glucose huyết trong 5 – 10 phút nhưng có thể gây nôn hoặc buồn nôn. Cho glucagon liều thấp hơn (10 microgam/kg) ít gây buồn nôn nhưng tăng glucose huyết ít hơn.
Không sử dụng trong trường hợp sau (Chống chỉ định)
- Quá mẫn với hoạt chất insulin hoặc với một thành phần của thuốc.
- Hạ glucose huyết.
Tác dụng không mong muốn (Tác dụng phụ)
Thường gặp, ADR > 1/100:
- Hạ glucose huyết.
Ít gặp, 1/1 000 < ADR <1/100:
- Tăng glucose huyết phản ứng (tăng glucose huyết sau hạ glucose huyết, hiệu ứng Somogyi), hiện tượng bình minh.
- Phản ứng tại chỗ: Dị ứng ban đỏ, ngứa ở chỗ tiêm, phát triển mô mỡ (thường do tiêm thuốc dưới da nhiều lần tại một vị trí).
Hiếm gặp, ADR < 1/1 000:
- Kháng insulin.
- Toàn thân: Nổi mày đay, phản ứng phản vệ, phù mạch.
- Hạ kali huyết.
- Teo mô mỡ ở chỗ tiêm thuốc dưới da (thường hay gặp hơn khi dùng thuốc insulin thông thường).
Thông báo cho bác sĩ những tác dụng không mong muốn gặp phải khi sử dụng thuốc.
Hướng dẫn cách xử trí ADR:
- Các phản ứng dị ứng tại chỗ có thể xảy với bất cứ loại insulin nào và có thể xảy ra trong vòng 1- 3 tuần sau khi bắt đầu điều trị. Các phản ứng tại chỗ thường tương đối nhẹ và thường hết trong vài ngày hoặc tuần. Kỹ thuật tiêm kém cũng góp phần vào phản ứng tại chỗ. Biểu hiện mẫn cảm tức thì thường xảy ra trong vòng 30 – 120 phút sau khi tiêm, có thể kéo dài trong vài giờ hoặc ngày và thường tự hết. Dị ứng insulin thực sự hiếm có, biểu hiện bằng nổi mày đay toàn thân, nốt phỏng, khó thở, thở khò khè (wheezing), hạ huyết áp, tim đập nhanh, vã mồ hôi, phù mạch và phản vệ. Các phản ứng này chủ yếu xảy ra khi dùng insulin ngắt quãng hoặc ở người có kháng thể kháng insulin tăng trong máu. Nhiều trường hợp nặng đòi hỏi phải sẵn sàng cấp cứu. Người bệnh nào đã có phản ứng dị ứng nặng phải được làm test da trước khi dùng bất cứ thuốc insulin mới nào. Có thể giải mẫn cảm cho người bệnh có tiềm năng dị ứng. Vì thường hay bị dị ứng với insulin bò hoặc lợn, hoặc protamin, hoặc protein, có thể ngăn chặn các phản ứng dị ứng về sau bằng cách thay thế một insulin chứa ít protein (như các insulin tinh chế bao gồm insulin người) hoặc không chứa protamin.
- Nếu có hiệu ứng Somogyi, giảm liều buổi chiều insulin tác dụng trung gian hoặc tăng bữa phụ tối. Nếu có hiện tượng bình minh, tăng liều buổi tối insulin tác dụng trung gian và/hoặc tiêm muộn (như tiêm vào lúc đi ngủ, không tiêm vào bữa chiều).
- ADR phổ biến nhất của insulin là hạ glucose huyết và có thể cả hạ kali huyết. Đặc biệt chú ý đến người có nguy cơ cao như đói, có đáp ứng kém chống lại hạ glucose huyết (như người bệnh có bệnh thần kinh thực vật, suy tuyến yên hoặc thượng thận, người dùng thuốc chẹn beta) hoặc người dùng thuốc giảm kali. Nồng độ glucose và kali huyết phải được theo dõi sát khi insulin được truyền tĩnh mạch. Thay đổi nhanh nồng độ glucose huyết có thể thúc đấy biểu hiện hạ glucose huyết bất luận nồng độ glucose huyết là bao nhiêu. Có thể giảm nguy cơ tiềm ấn hạ glucose huyết muộn sau ăn do insulin tác dụng nhanh bằng thay đổi giờ ăn, số lần ăn, lượng ăn, thay đổi tập luyện, giám sát thường xuyên glucose huyết, điều chỉnh liều insulin và/hoặc chuyển sang insulin tác dụng nhanh hơn (như insulin lispro, insulin glulisin). Hạ glucose huyết nặng và thường xuyên xảy ra là một chỉ định tuyệt đối thay đổi phác đồ điều trị. Người đái tháo đường trước khi lái xe, phải kiểm tra glucose huyết và phải có biện pháp tránh hạ glucose huyết (nguồn cung cấp glucose) trên xe.
- Xử lý hạ glucose huyết: Đối với hạ glucose nhẹ, tốt nhất là cho qua miệng 10 – 20 g glucose, hoặc bất cứ thức ăn dạng carbohydrat chứa glucose như nước cam hoặc nước quả, đường, đường phèn… Liều lượng có thể lặp lại 15 phút sau nếu glucose huyết vẫn dưới 70 mg/dl (tự đo) hoặc vẫn còn triệu chứng của hạ glucose huyết. Một khi glucose huyết trở lại bình thường, nên ăn một bữa nếu gần đến giờ ăn hoặc ăn một bữa phụ.
Tương tác với các thuốc khác
- Thuốc có tác dụng thay đổi đối với kiểm soát glucose huyết: Steroid đồng hóa, muối lithi, pentamidin, clonidin, và thuốc chẹn beta adrenergic có nhiều tác dụng thay đổi đối với chuyến hóa glucose: có thế tác động xấu đến dung nạp glucose hoặc làm tăng số lần hoặc mức độ nặng của hạ glucose huyết. Thuốc chẹn beta làm mất triệu chứng tim đập nhanh do hạ glucose huyết, nhưng không làm mất triệu chứng vã mồ hôi, làm chậm tốc độ phục hồi glucose huyết sau hạ glucose huyết do thuốc, làm thay đổi đáp ứng huyết động đối với hạ glucose huyết, có thế dẫn đến tăng huyết áp và có thế ảnh hưởng xấu đến tuần hoàn ngoại vi. Các thuốc chẹn beta không chọn lọc (như propranolol, nadolol) không có hoạt tính giao cảm nội tại có nhiều khả năng tác động đến chuyển hóa glucose hơn các thuốc chẹn beta chọn lọc (như metoprolol, atenolol) hoặc thuốc có hoạt tính giao cảm nội tại (như acébutolol, pindolol). Các thuốc này phải dùng thận trọng cho người đái tháo đường, đặc biệt khi bệnh không ổn định, hoặc hay bị hạ glucose huyết. Dùng liều thấp, thuốc chẹn beta chọn lọc (như metoprolol, atenolol) hoặc có hoạt tính giao cảm nội tại, về lý thuyết có thể làm giảm nguy cơ tác động đến kiểm soát glucose huyết ở người đang dùng insulin. Khi phối hợp insulin cùng thuốc chẹn beta, cần khuyên người bệnh theo dõi sát glucose huyết.
- Thuốc khác có tác động đến kiểm soát glucose huyết: Hoạt tính hạ glucose huyết có thể tăng lên khi phối hợp với rượu, thuốc chẹn alpha-adrenergic, disopyramid, một số thuốc chống trầm cảm (như thuốc ức chế monoamin oxidase), fibrat, fluoxetin, guanethidin, thuốc uống hạ glucose huyết, pentoxifylin, propoxifen, salicylat, kháng sinh sulfamid, một số thuốc ức chế enzym chuyển đổi angiotensin, và thuốc ức chế chức năng tụy (như octreotid). Khi dùng thêm hoặc ngừng dùng các thuốc này cho người đang dùng insulin, bao gồm cả insulin lispro, phải theo dõi sát người bệnh để phát hiện thay đổi glucose huyết và có khả năng giảm nhu cầu insulin.
- Thuốc có hoạt tính làm tăng glucose huyết có thể đối kháng hoạt tính của insulin, làm khó kiểm soát glucose huyết ở người đái tháo đường dùng insulin gồm có: Asparaginase, thuốc chống loạn thần không điển hình (như olanzapin, clozapin), thuốc chẹn calci, diazoxid, một số thuốc chống mỡ (như niacin); corticosteroid, danazol, estrogen, glucagon, thuốc tránh thai uống, isoniazid, phenothiazin, thuốc ức chế protease, somatropin, thuốc giống thần kinh giao cảm (như epinephrin, albuterol, terbutalin), lợi tiểu thiazid, furosemid, acid ethacrynic, và hormon giáp. Khi dùng thêm hoặc ngừng dùng thuốc này ở người đang dùng insulin, phải theo dõi sát người bệnh vì nhu cầu insulin có thể tăng lên.
Lưu ý khi sử dụng (Cảnh báo và thận trọng)
- Phải thận trọng khi dùng insulin vì dễ gây hạ glucose huyết. Nguy cơ hạ glucose huyết tăng ở người đái tháo đường typ 1, bệnh thần kinh thực vật hoặc ăn uống thất thường nhất là sau bữa tiệc hoặc đang dùng liệu pháp tăng cường insulin hoặc luyện tập mà không điều chỉnh liều insulin. Hạ glucose huyết cũng có thể xảy ra do hấp thu insulin nhanh (như nhiệt độ ở da tăng lên do tắm nắng hoặc tắm nước nóng). Hạ glucose huyết cũng có thể xảy ra do tăng nhạy cảm với insulin kèm với suy vỏ tuyến thượng thận thứ phát. Triệu chứng hạ glucose huyết ở người cao tuổi giống như tai biến mạch não. Do đó phải thường xuyên giải thích các biểu hiện hạ glucose huyết cho người bệnh và phải thường xuyên kiểm tra glucose huyết. Một số trường hợp như đái tháo đường lâu ngày, một liệu pháp insulin tăng cường, hoặc điều trị thuốc như khi dùng thuốc chẹn beta, có thể làm các triệu chứng báo hiệu hạ glucose huyết thay đổi hoặc lu mờ.
- Phải thận trọng khi chuyển dùng typ insulin khác (nhanh, isophan, kẽm, v.v.), nhãn mác (nhà sản xuất), loại (động vật, người, thuốc tương tự insulin người), phương pháp sản xuất (tái tổ hợp DNA hoặc nguồn gốc động vật). Có thể cần thiết phải thay đổi liều.
- Cần chú ý đến phản ứng tăng glucose huyết sau hạ glucose huyết. Cần phân biệt hiệu ứng Somogyi và “hiện tượng bình minh” cùng có biểu hiện tăng glucose huyết sáng sớm bằng cách giám sát glucose huyết lúc 3 giờ sáng. Nếu glucose huyết luôn luôn thấp, nên nghĩ đến hiệu ứng Somogyi: giảm dần liều insulin tác dụng trung gian tối hoặc ăn thêm bữa tối kèm theo giám sát glucose huyết. Hiện tượng bình minh phản ánh thiếu insulin và điều trị bằng tăng liều buổi tối insulin trung gian và/hoặc cho insulin muộn hơn (như lúc đi ngủ, không cho vào bữa chiều).
- Nhu cầu insulin có thể giảm khi suy thận, suy gan (do giảm khả năng tân tạo glucose và giảm đào thải insulin). Tuy vậy, ở người suy gan mạn tính, tăng kháng insulin có thể dẫn đến tăng nhu cầu insulin.
- Có thể cần thiết phải điều chỉnh liều khi người bệnh tăng hoạt động thể lực hoặc thay đổi chế độ ăn. Tập luyện thể lực ngay sau bữa ăn tăng nguy cơ hạ glucose huyết.
Phụ nữ mang thai và cho con bú
- Phụ nữ mang thai: Đái tháo đường khi mang thai là một tình trạng có nguy cơ cao đối với mẹ và con. Phụ nữ mang thai hoặc dự kiến mang thai cần thiết phải kiểm soát tốt nồng độ glucose huyết. Trước khi mang thai, nồng độ HbAIC càng gần bình thường càng tốt (< 7%) mà không làm hạ glucose huyết đáng kể.
- Phụ nữ cho con bú: Insulin không qua sữa mẹ và dùng an toàn khi cho con bú. Nhu cầu về insulin của người mẹ có thể giảm xuống trong thời kỳ cho con bú.
Người lái xe và vận hành máy móc
- Cần thận trọng khi sử dụng cho các đối tượng lái xe và vận hành máy móc.
Bảo quản
- Bảo quản ở 2 – 8 °C, tránh làm đông lạnh.
Đánh Giá - Bình Luận
- Đặt đơn thuốc trong 30 phút. Gửi đơn
- Giao nhanh 2H nội thành HCM Chính sách giao hàng 2H.
- Mua 1 tặng 1 Đông Trùng Hạ Thảo Famitaa. Xem ngay
- Mua Combo giá tốt hơn. Ghé ngay
- Miễn phí giao hàng cho đơn hàng 700K
- Đổi trả trong 6 ngày. Chính sách đổi trả
- CSKH:
0888.169.115